

Chirurgien ophtalmologiste au centre Ophtalmologique du Pallais Gallien de Bordeaux, le Dr Antoine Robinet intervient à la Nouvelle Clinique Bel-Air. Il est spécialisé en chirurgie du segment antérieur : cataracte, maladies de la cornée, cancers de la surface oculaire, et chirurgie réfractive par lasers et implants. Il est l’un des précurseurs de la greffe de cornée en libéral à Bordeaux, utilisant une technique récente de greffe lamellaire postérieure, la Dmek, plus efficace et moins invasive que les traitements conventionnels.
J’ai été attiré par l’ophtalmologie dès le lycée : en plus de mon goût pour la biologie et la médecine, j’étais intéressé par les aspects fondamentaux de la propagation de la lumière aussi bien que par l’optique appliquée.
Après un externat à Paris, j’ai effectué mon internat à Bordeaux entre 2009 et 2016, au cours duquel j’ai obtenu trois diplômes interuniversitaires : sur les thèmes du laser, de la chirurgie réfractive et de la surface oculaire. Je me suis aussi formé auprès de deux spécialistes français reconnus de la greffe de cornée : le Pr Marc Muraine (CHU de Rouen) et le Dr Viridiana Kocaba (CHU de Lyon).
J’ai obtenu un master en bio-ingénierie tissulaire à l’Inserm en 2016, puis j’ai suivi mon clinicat au CHU de Bordeaux en 2016-2018. Je suis installé en libéral depuis 2019 au centre Ophtalmologique Palais Gallien à Bordeaux, et j’exerce la chirurgie ophtalmologique à la Nouvelle Clinique Bel-Air.
Avec mes collègues ophtalmologistes, nous formons une équipe pluridisciplinaire de onze praticiens : cinq spécialisés dans le traitement du segment antérieur (cristallin et structures de l’œil antérieures à celui-ci) et des annexes (orbite, paupières…), et six dans le traitement du segment postérieur (rétine). Un douzième ophtalmologiste vient de nous rejoindre pour développer une activité pédiatrique.
Pour ma part, en tant que segmentiste antérieur, je suis spécialisé en chirurgie de la cataracte, des maladies de la cornée, et en chirurgie réfractive (par laser et par implants) pour la correction des défauts visuels. Je suis aussi spécialisé en traitement des tumeurs de la surface oculaire, et suis l’un des rares praticiens à proposer des interventions chirurgicales de greffe de cornée en libéral.
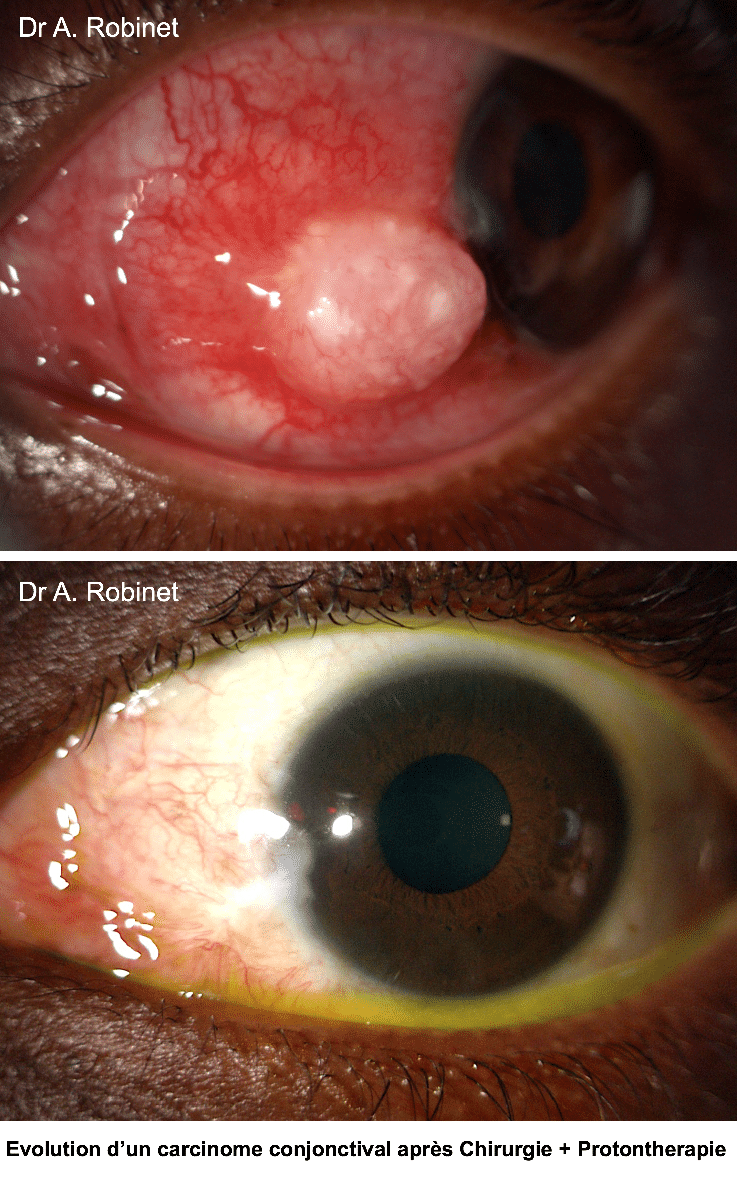
Je participe activement aux réunions de concertation pluridisciplinaire (RCP) hebdomadaires de l’Institut Curie, à Paris, et du département d’onco-ophtalmologie du CHU de Nice (Doon). Ces RCP regroupent des ophtalmologistes, des radiothérapeutes, des anatomopathologistes, afin de proposer le meilleur traitement aux patients atteints d’un cancer de la surface de l’œil. Ces centres sont les deux seuls, en France, disposant d’une plateforme de protonthérapie, modalité d’irradiation utilisée pour le traitement des pathologies cancéreuses de l’œil. Dans ce cadre, je suis amené à collaborer au traitement de cancers rares qui nécessitent une prise en charge très spécialisée.
Je fais partie de la Société française d’ophtalmologie (SFO), de la Société de l’Association Française des Implants intra-oculaires et de chirurgie Réfractive (Safir) et de l’European Society of Cataract and Refractive Surgeons (ESCR), plus spécialisée dans la chirurgie réfractive laser et implantatoire.
Le Dr Antoine Robinet au bloc opératoire.
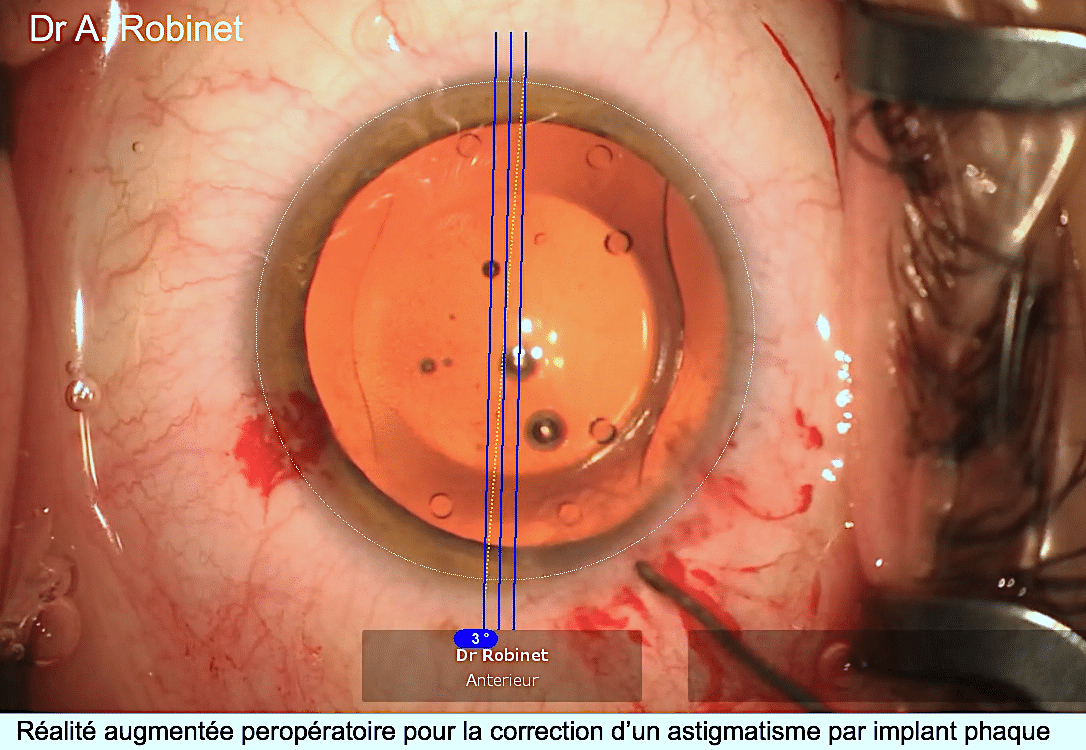
Par exemple, nous réalisons aujourd’hui des greffes lamellaires de cornée, qui ont largement dépassé les indications de greffes transfixiantes qui avaient cours il y a une trentaine d’années. Ce traitement lamellaire moins invasif permet une récupération plus rapide, avec une acuité visuelle supérieure, moins de complications et de rejet du greffon. De plus, les possibilités de greffes ultérieures restent quasiment intactes, ce qui n’était pas le cas avec les greffes transfixiantes.
Ces avancées ont été possibles grâce aux progrès de la microchirurgie et au développement de nouvelles techniques chirurgicales comme la Dmek (Descemet Membrane Endothelial Keratoplasty) qui a été mise au point il y a une quinzaine d’années et que j’ai été l’un des premiers à pratiquer en libéral sur Bordeaux avec le Dr Sylvie Simonpoli, en 2017. Cette technique de greffe lamellaire postérieure a été développée pour traiter la dystrophie de Fuchs. En l’absence de greffe, cette maladie peut provoquer un handicap visuel sévère et une perte d’autonomie. Elle est d’ailleurs devenue la première cause de greffe de cornée dans les pays développés. La Dmek est nettement plus conservatrice, moins sujette aux rejets, et dans la majorité des cas, l’acuité visuelle retrouvée est de dix dixièmes. L’autre indication principale de la Dmek est le traitement des complications cornéennes de chirurgies ophtalmologiques antérieures (notamment secondaires à certains implants intraoculaires utilisés jusque dans les années 2000, et qui ont été retirés du marché depuis).
Le réseau de prélèvement de tissus en France permet de réaliser 3500 greffes de cornée par an dans notre pays, ce qui permet de répondre à la demande dans un délai moyen de quatre mois, hors urgence. Je travaille essentiellement avec la banque française des yeux et l’Établissement français du sang de Bordeaux, dont j’ai formé les techniciens avec l’aide de mon collègue de Bayonne le Dr Nicolas Famery. Ces professionnels assurent la sélection, la préparation et la découpe des greffons lamellaires postérieurs de Dmek. Cette organisation facilite grandement notre activité de greffe et en améliore la reproductibilité.
Dans le domaine de la chirurgie réfractive, dont l’objectif est d’affranchir le patient de ses lunettes et lentilles de contact, les traitements sont aussi de plus en plus personnalisés. Les lasers fournissent aujourd’hui d’excellents résultats grâce à l’optimisation des profils d’ablation permettant de sculpter précisément la cornée du patient selon ses besoins. Les profils d’ablation laser aberro-guidés (guidés selon les aberrations optiques) ou topo-guidés (selon la topographie de la cornée), sont des exemples de cette personnalisation des traitements. Depuis une quinzaine d’années, ils sont utilisés aussi pour traiter les cicatrices cornéennes, constituant un traitement hautement personnalisé et une solution conservatrice, alternative thérapeutique à la greffe de cornée dans certains cas, avec une récupération visuelle remarquable.
Les techniques de freination de la myopie, enfin, représentent un important et récent progrès. La myopie des enfants et des jeunes adultes a en effet nettement progressé ces dernières années, en particulier à la suite des confinements liés à l’épidémie de Covid-19. Il a en effet été montré que la myopie était accentuée par les activités postées sur écran, en intérieur et en lumière artificielle. Le développement de verres de lunettes freinateurs de myopie permet aujourd’hui de corriger ce défaut visuel et de réduire sa progression dans le temps. Une autre technique récente elle aussi, l’orthokératologie, consiste à porter uniquement de nuit des lentilles fabriquées sur mesure, permettant de corriger la myopie et de freiner son évolution pendant le sommeil. Une troisième découverte récente est la freination de la myopie par l’instillation de collyre d’atropine à faible dose.
Ces trois options thérapeutiques peuvent être associées. Elles constituent des solutions préventives intéressantes car nous savons que les myopies fortes et dégénératives sont plus souvent associées à des maladies ophtalmologiques graves comme le glaucome, le décollement de rétine ou les néovaisseaux du myope fort. Ainsi, dans une population donnée, plus la myopie est faible, plus le risque de cécité liée aux complications de la forte myopie est réduit. Par ailleurs, la correction de la myopie par laser est facilitée lorsque celle-ci est d’amplitude plus faible.
Dans le domaine de l’onco-ophtalmologie de la surface de l’œil, je suis confronté à la difficulté d’animer, à l’échelle régionale et nationale, un réseau de prise en charge efficient, car cette pathologie est rare. L’objectif est de développer et de faire connaître ce réseau d’expertise auprès des acteurs de la filière visuelle (notamment via les RCP), pour que les patients atteints de ce type de cancer soient diagnostiqués et orientés rapidement. Le facteur temps est en effet essentiel pour augmenter les chances de succès du traitement. De même, nous nous attachons à uniformiser les règles de prise en charge des tumeurs cancéreuses de l’œil à l’échelle régionale, et à renforcer la synergie du réseau national pour les patients nécessitant une protonthérapie.
Une dernière problématique dans la prise en charge des tumeurs de la surface oculaire est de trouver des dermatologues avec qui travailler en interdisciplinarité pour assurer la prise en charge globale du patient. Ces spécialistes sont de moins en moins nombreux en Aquitaine alors que le mélanome de la surface oculaire partage par exemple des facteurs de risque (exposition solaire) et des traitements très proches de ceux rencontrés en onco-dermatologie. D’importants progrès ont d’ailleurs été accomplis en la matière, avec l’avènement de l’immunothérapie et des traitements ciblés : c’est pourquoi la collaboration avec les dermatologues est essentielle dans ce domaine.

La télé-expertise constitue une avancée dans le cas de pathologies graves en ophtalmologie

La télé-expertise et l’utilisation des ressources numériques constituent une autre avancée dans l’orientation et le suivi des pathologies graves en ophtalmologie. Par le partage d’images et des résultats d’examens, il est ainsi possible de solliciter rapidement l’avis d’un spécialiste pour établir un diagnostic et orienter le patient vers le traitement le plus adapté. Le patient (souvent âgé et parfois invalide) n’a pas besoin de se déplacer ni d’attendre un rendez-vous de consultation spécialisée. Cette activité de télé-expertise se développe beaucoup actuellement et nous en pratiquons de plus en plus au centre Gallien, pour atteindre des patients amenés autrefois à renoncer aux soins en raison des délais d’attente ou des distances de trajet.
Que diriez-vous de la place du patient dans votre domaine ?
Dans notre spécialité très technique, il est important de s’attacher à accompagner le patient de façon globale et de prendre le temps d’échanger avec lui. Nous sommes parfois amenés à réaliser des consultations d’annonce de maladie grave ou à expliquer des traitements décisifs dans la prise en charge d’une déficience visuelle. Nous veillons alors à prendre le temps nécessaire pour cela, afin d’informer le patient de façon complète et de l’impliquer dans les décisions qui seront prises. Les personnes de confiance ont également un rôle essentiel à jouer, en particulier chez les patients âgés ou dépendants.


Que représente pour vous « l’excellence médicale » ?
L’ophtalmologiste a donc un rôle silencieux mais essentiel dans la préservation des dynamiques éducative et économique d’une société.
Il peut enfin s’honorer de protéger la qualité de vie dont nous comprenons de plus en plus l’importance aux âges avancés auxquels peuvent désormais prétendre les Français.

