

Le Dr Soufiane Ghailane est chirurgien du rachis à l’Hôpital Privé du dos Francheville, à Périgueux. Il intervient en particulier en cas de déformation de la colonne vertébrale, qu’elle soit congénitale, idiopathique ou dégénérative (de novo). Il évoque les progrès réalisés dans sa discipline, comme la chirurgie mini-invasive, la navigation peropératoire, l’avènement des biomatériaux et le développement de l’intelligence artificielle. Pour lui, l’accompagnement du patient doit être personnalisé et fondé sur un lien de confiance.
Pouvez-vous nous dire en quelques mots quel a été votre parcours ?
Je suis né et j’ai grandi au Maroc, et je suis arrivé à Bordeaux en 2004 pour y entreprendre des études de médecine. J’ai obtenu mon diplôme d’État en 2017, puis j’ai débuté une spécialisation en chirurgie orthopédique et traumatologique. La chirurgie, en particulier l’orthopédie, m’attirait plus que d’autres spécialités par l’effet direct et « immédiat » de notre intervention sur le patient, en réparant sa fracture ou sa lésion mécanique. Dans les spécialités médicales, l’efficacité du traitement peut être plus longue à obtenir.
Lors de mon internat, j’ai eu l’occasion de pratiquer en orthopédie générale, en chirurgie vasculaire et en chirurgie du rachis. Cette dernière m’intéressait particulièrement. J’ai réalisé mon clinicat à Bordeaux de 2017 à 2020, dans le service d’orthopédie du Pr Jean-Marc Vital avec le Pr Olivier Gille, le Pr Vincent Pointillart et le Dr Ibrahim Obeid. J’ai beaucoup appris auprès d’eux, mais aussi auprès du Pr Jean-Charles Le Huec et du Pr Jean-Luc Jouve, spécialiste de la prise en charge de la scoliose à l’hôpital de la Timone à Marseille.
Je me suis installé à l’Hôpital Privé du dos Francheville, à Périgueux, en novembre 2020. Nous sommes une équipe de quatre chirurgiens avec les Drs Vincent Challier, Jean-Étienne Castelain et Matthieu Campana, qui sont des collègues et amis depuis mes études de médecine.


Je suis membre de la Société française de chirurgie orthopédique et traumatologique (Sofcot), de la Société française de chirurgie rachidienne (SFCR) et de l’EuroSpine (Société européenne de chirurgie de la colonne vertébrale).
J’ai réalisé plusieurs présentations orales en chirurgie du rachis pendant mon clinicat, notamment pour présenter ma thèse au congrès annuel de la SRS (Scoliosis Research Society) qui est l’un des plus réputés sur la colonne vertébrale. Plus récemment, je suis notamment intervenu au congrès de l’IMAST (International Meeting on Advanced Spine Techniques) en octobre 2023, et à la SRS en septembre 2024, pour y présenter une étude portant sur une classification que j’ai mise au point avec mon maître et ami le Pr Olivier Gille , .
J’ai aussi créé une association, IDRISS (Institute for Development, Research and Innovation of Spinal Surgery – Institut d’équipement, de recherche et d’innovation en chirurgie rachidienne), et nous avons récemment embauché un attaché de recherche clinique. Cela nous permet d’être assez actifs auprès des sociétés savantes, notamment en publiant régulièrement des articles scientifiques sur nos travaux.
Les innovations sont nombreuses dans notre domaine.
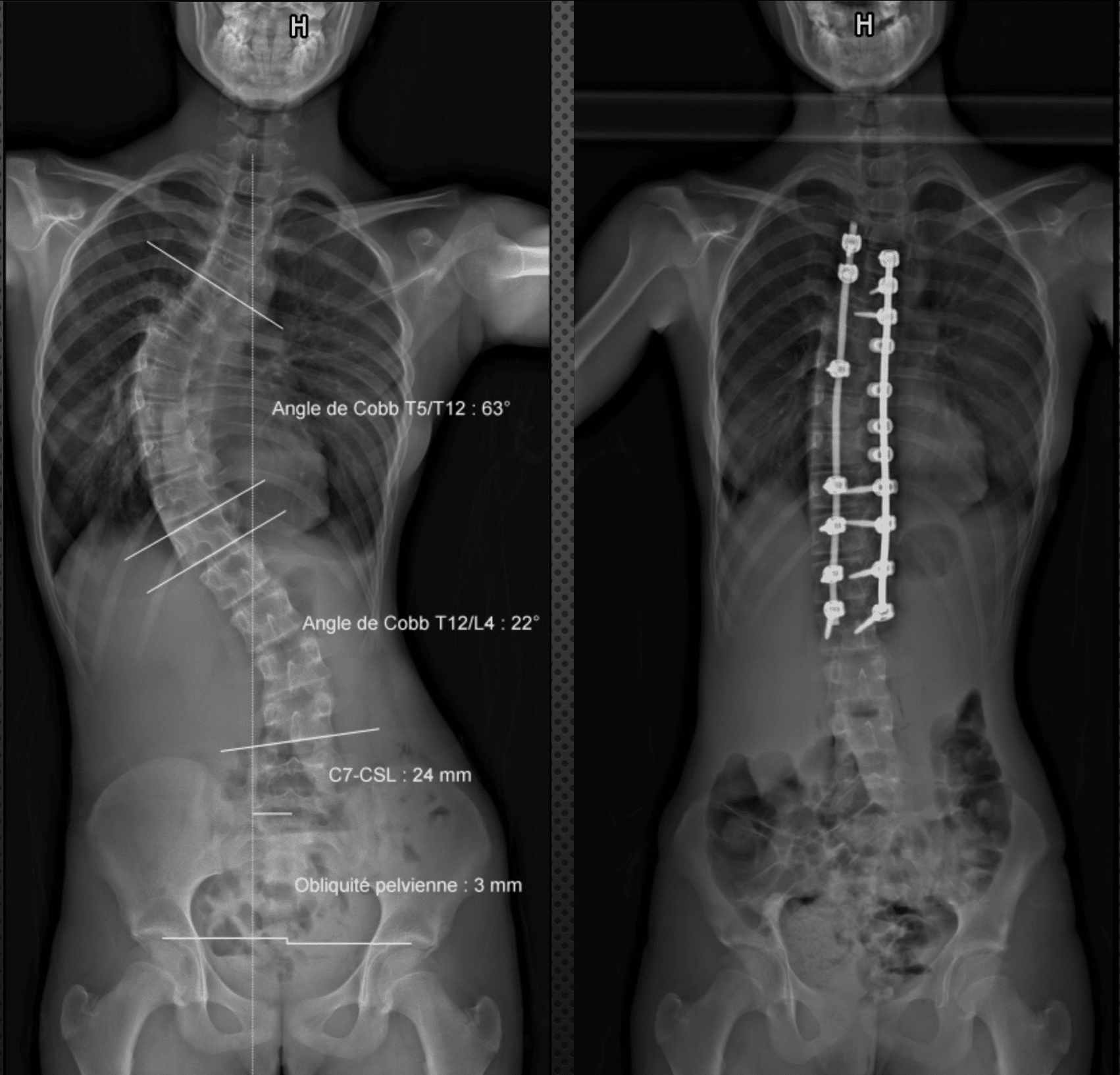
En termes de techniques chirurgicales, l’objectif est d’être le moins invasif possible, en réduisant la taille des incisions et en minimisant le délabrement des tissus mous adjacents. Nous sommes aidés en cela par les progrès des instruments chirurgicaux mini-invasifs et par les outils de visualisation : loupes chirurgicales, microscope ou encore l’endoscopie.
La navigation a révolutionné nos pratiques grâce à la radiographie en trois dimensions et au scanner peropératoires, qui fournissent une acquisition d’images en temps réel. Cela nous permet d’être extrêmement précis pour positionner des vis pédiculaires ou effectuer un geste d’ostéostomie, par exemple. L’Hôpital Privé du dos Francheville devrait être équipé d’outils de navigation en 2025. Cela nous aidera dans notre pratique, en particulier pour des situations complexes, mais nous sommes bien entendu formés à exercer sans ces outils. Pour cela, nous réalisons une préparation rigoureuse de l’intervention : analyse précise de l’imagerie du patient, prise de mesures et repères anatomiques, planification pré-opératoire vertèbre par vertèbre. Certains laboratoires proposent d’ailleurs une simulation de l’intervention, à partir de l’imagerie et de la stratégie chirurgicale prévisionnelle que nous leur envoyons. Grâce à un logiciel dédié, la planification est détaillée étape par étape et une tige sur mesure est élaborée. La prise en charge est ainsi personnalisée et spécifique à chaque patient.
Les prothèses discales ont aussi connu des progrès considérables. Chez des patients jeunes, elles sont utilisées pour préserver la mobilité et éviter de réaliser une arthrodèse qui bloquerait l’articulation.
De même, les matériaux sont de plus en plus légers, résistants et durables dans le temps.
Tous ces éléments concourent à la récupération améliorée après chirurgie (RAAC). Aujourd’hui, la réhabilitation du patient est meilleure et plus rapide, la douleur est moindre et les résultats fonctionnels sont optimisés. Très fréquemment, la prise en charge s’effectue en ambulatoire avec un passage au bloc le matin, une reprise de la marche l’après-midi et un retour à domicile le soir : c’est le cas pour une hernie discale ou une pose de prothèse cervicale, par exemple. Une seule nuit d’hospitalisation est prévue en cas d’intervention par les voies antérieures. Dans les années 1980-2000, les patients étaient hospitalisés plusieurs semaines ou mois, avec des corsets ou des plâtres d’immobilisation. Aujourd’hui, grâce à l’amélioration des matériaux et des instrumentations, nous pouvons utiliser des dispositifs plus légers et facilitant la mobilité, comme une ceinture lombaire ou un collier cervical, que le patient porte de façon intermittente quand il en ressent le besoin.
Au final, c’est lui qui décide de la nécessité de l’intervention chirurgicale et du meilleur moment pour la réaliser, car il s’agit la plupart du temps d’un traitement fonctionnel visant à réduire son handicap, ou à améliorer sa mobilité et son autonomie dans la vie quotidienne. Tout est une question de balance bénéfices/risques.
De même, il est possible d’imaginer qu’une injection de biomatériaux pourrait fournir une analyse sanguine complète, alors que celle-ci nécessite aujourd’hui un prélèvement.
L’intelligence artificielle, avec le machine learning, va encore se développer et constituera une aide précieuse pour la prédiction des résultats chirurgicaux, l’aide au diagnostic et la planification opératoire. En effet, l’analyse statistique d’un très grand nombre de variables comme l’âge du patient, les antécédents, les types de pathologie, les traitements reçus, etc., permettra, à terme, de « prédire » plus précisément les résultats.
Les thérapies cellulaires vont certainement aussi progresser, et les cellules souches nous permettront sans doute à l’avenir d’obtenir la régénération d’un cartilage ou d’un tissu.
Concernant plus particulièrement notre structure, nous avons embauché récemment un attaché de recherche clinique avec lequel nous réalisons des études pour évaluer nos pratiques. Par exemple, des séries rétrospectives donnent des éléments de comparaison sur la durée de récupération de nos patients selon l’intervention (pose de prothèse/arthrodèse) ou la voie d’accès (antérieure/postérieure). Certaines de nos études descriptives sont randomisées. L’objectif est toujours de proposer au patient le meilleur traitement possible selon les données issues de l’Evidence-based medicine. Nous avons aussi un projet d’unité de recherche clinique qui s’intéressera en particulier à l’étude du mouvement et de la marche.


Je pense que tout ce qu’on entreprend doit être fait avec passion : c’est ce qui nous rend performants dans notre métier. Notre objectif est de soulager les souffrances et d’améliorer la qualité de vie des personnes. Si nous le faisons avec passion et éthique, la confiance s’installe facilement.
Partagez cet article
Propos recueillis par Emmanuelle Barsky

